Cuidados Paliativos na Unidade de Atenção Primária
O canal de consultoria do Telessaúde Brasil Redes do Ministério da Saúde - 0800 644 6543 pode ser utilizado para discussão de casos.
A assistência deve ser promovida por equipe multidisciplinar, considerando o ambiente familiar, aspectos físicos, sociais, psicológicos e espirituais.
Cabe à atenção primária a acompanhar os pacientes em situações de cuidados paliativos, prevalecendo o cuidado longitudinal com retaguarda dos demais pontos da rede de atenção (Unidade de Assistência de Alta Complexidade em Oncologia - UNACON, Centro de Assistência de Alta Complexidade em Oncologia - CACON, Centro de Referência em Tratamento da Dor Crônica, entre outros).
As equipes de atenção primária têm papel importante na oferta de cuidados paliativos e, em geral, estão mais próximas das pessoas que os serviços especializados. Assim, não necessariamente há a indicação da intervenção de equipes especializadas nesses cuidados, uma vez que isso dependerá da complexidade do cuidado.
Os cuidados paliativos devem considerar:
- Prevenção e alívio de sofrimento
- Identificação, avaliação e tratamento da dor e demais sintomas
- Promover a transferência do cuidado do ambiente hospitalar para o domicílio
- Preparar os cuidadores para os cuidados em ambiente domiciliar
- Contribuir para redução da realização de exames complementares quando os resultados não modificam a conduta
- Considerar a família/cuidadores como objeto do cuidado, durante todo processo, incluindo o luto
A maior parte das ações em cuidados paliativos pode ser realizada pela equipe na unidade de atenção primária ou no domicílio, de acordo com as necessidades do paciente.

Em situações em que o paciente precise ser visitado semanalmente ou mais, poderá ser acompanhado por equipes específicas de Atenção Domiciliar, como as que fazem parte do Programa Melhor em Casa. O atendimento é realizado por equipes multidisciplinares.
Avaliar a indicação de atenção domiciliar - Serviço de Atenção Domiciliar (SAD).
Para a prática dos cuidados paliativos e promoção do cuidado integral, exerça uma comunicação empática, entendendo as necessidades do paciente em seu contexto familiar.
Realizar plano de diretivas antecipadas sobre cuidados e tratamentos que devem ou não ser realizados: deixar registrado no prontuário da paciente.
Para mais informações sobre os principais sintomas e medidas terapêuticas, acesse Cuidados Paliativos Oncológicos - Controle de Sintomas.
O conceito de dor é complexo, envolve fatores físicos, psíquicos, sociais e espirituais.
A equipe deve considerar projetos terapêuticos individualizados, com abordagem farmacológica e não farmacológica (ex.: fisioterapia e práticas complementares alternativas).
A dor oncológica é caracterizada como dor mista: neuropática e nociceptiva (envolvendo estruturas musculoesqueléticas e/ou viscerais).
Escala visual analógica - EVA
Solicite a paciente que fale/aponte a intensidade da dor em uma escala de 0 a 10, correspondendo o zero a ausência de dor e o 10 a pior dor imaginável.
Fonte: Adaptado de Organização mundial da saúde; Cuidados paliativos oncológicos - Controle da dor, 2001.
Escada analgésica - tratamento da dor
Degraus e fármacos
3
Analgésicos e anti-inflamatórios + fármacos adjuvantes* + opioides fortes
2
Analgésicos e anti-inflamatórios + fármacos adjuvantes* + opioides fracos
*Fármacos destinados ao tratamento de comorbidades (antidepressivos ou relaxantes musculares).
Fonte: Adaptada de Organização mundial da saúde, 2009; Protocolo clínico e diretrizes terapêuticas - Dor crônica, 2012.
Observação: Se houver lesão concomitante de estruturas do sistema nervoso e escores elevados na escala de Dor LANSS (dor mista ou neuropática), considerar medicamentos para dor neuropática (antidepressivos tricíclicos e antiepilépticos, associar opioides quando dor a eles refratária).
Antidepressivos: A depressão é uma comorbidade frequente em pacientes com dor crônica.
Relaxantes musculares: Desaconselhados em casos de dor crônica. Utilizar em situações de dor crônica agudizada, por pequeno período, se necessário.
Para mais informações acesse o Protocolo Clínico e Diretrizes Terapêuticas - Dor Crônica e a Pergunta da Semana início de morfina para tratamento de dor oncológica na APS.
A passagem para um degrau acima ocorrerá caso os analgésicos prescritos não atenuem os sintomas de forma esperada, após uma semana de uso e com a associação utilizada em doses máximas preconizadas.
A avaliação da dor, pelas escalas e LANSS, deve ser aplicada após uma semana do início do tratamento e antes da troca do medicamento.
Meta inicial:
- Noites de sono livres de dor (alcançada em 24 - 48h): Quebrar o ciclo dor - insônia - exaustão - maior dor
- Aliviar a dor no repouso
- Aliviar a dor durante sustentação de seu peso e movimentos (sempre que possível)
| Classe | Medicamento | Esquema de administração | Via de administração | Observações |
|---|---|---|---|---|
|
Analgésico |
Dipirona | 500 mg a cada 6 horas até 1.000 mg a cada 8 horas | Oral |
Atentar à possível exacerbação de hipotensão Sem necessidade de associação de protetor GI |
| Paracetamol | 500-1.000 mg a cada 6 horas (dose máxima de 4.000 mg/dia) | Oral |
Precaução na disfunção hepática e renal Sem necessidade de associação de protetor GI |
|
|
Anti-inflamatórios não esteroides (AINES) |
Ácido acetilsalicílico | 500 a 1.250 mg a cada 4-6-8 horas (dose máxima de 5.000 mg/dia) | Oral |
Toxicidade em uso com citostáticos (interferon e metotrexato) Verificar história de sangramentos Associar protetor GI |
| Ibuprofeno | 200-400 mg a cada 4-6 horas (dose máxima de 2.400 mg/dia | Oral |
Precaução na disfunção hepática e renal Toxicidade em uso com ciclosporina, tacrolimo, metotrexato Associar protetor GI |
|
|
Antidepressivos |
Amitriptilina | 25-100 mg/dia (dose máxima 150 mg/dia) | Oral |
Contraindicado em uso de inibidores reversíveis seletivos da MAO nas 2 últimas semanas Administrar à noite Precaução na presença de retenção urinária Atentar ao risco de indução de mania ou hipomania em pacientes com THB Pode causar piora de sintomas paranoides em pacientes paranóides Não usar se glaucoma ou hipertireoidismo Diminui efeito da Metadona |
| Clomipramina | Adultos: 25-250 mg/dia (dose máxima diária de 250 mg). Idosos: 10-75 mg/dia (dose máxima diária de 75 mg) |
Oral |
Contraindicado em uso de inibidores reversíveis seletivos da MAO nas 2 últimas semanas Requer-se cuidado em pacientes com constipação crônica Não deve ser partido ou mastigado |
|
| Nortriptilina | Adultos: 10-25 mg (dose máxima diária de 150 mg) Idosos: 10-50 mg/dia |
Oral |
Contraindicado em uso de inibidores reversíveis seletivos da MAO nas 2 últimas semanas Não deve ser partido, aberto ou mastigado |
|
|
Antiepilépticos |
Ácido valpróico | 250-750 mg/dia (dose máxima de 60 mg/kg/dia) | Oral |
Realizar anualmente hemograma e dosagem dos níveis das enzimas hepáticas (AST/TGO e ALT/TGP). Suspender o uso, se alteração significativa Contraindicado se doença hepática Não deve ser partido, aberto ou mastigado |
| Carbamazepina | 400-1.200 mg/dia (dose máxima diária de 2.000 mg) | Oral |
Realizar anualmente hemograma e dosagem dos níveis das enzimas hepáticas (AST/TGO e ALT/TGP). Suspender o uso, se alteração significativa Evitar uso se doença hepática e renal Ingerir com alimento e não com antiácidos Não deve ser mastigado |
|
| Fenitoína | 100-600 mg/dia (dose máxima diária de 600 mg) | Oral |
Erupções cutâneas Risco de toxicidade em uso com metotrexato Monitorar concentrações plasmáticas do tacrolimo quando em uso associado |
|
| Gabapentina | 300-1.800 mg/dia | Oral |
Cautela ao prescrever concomitantemente com opióides devido ao risco de depressão do SNC Não deve ser partido, aberto ou mastigado |
|
|
Opióide fraco |
Codeína | Adultos: 30-60 mg de 4/4 horas (dose máxima de 360 mg/dia). Idosos: dose inicial de 15 mg de 4/4 horas (dose máxima de 360 mg/dia) |
Oral Intramuscular Subcutâneo |
Náusea e Cefaléia Supressão da tosse Efeito diminuído com barbitúricos, carbamazepina e rifampicina Diminui efeito da Zidovudina Não deve ser partido ou mastigado |
|
Opióide forte |
Metadona | 2,5 mg - 10 mg de 6/6 ou 12/12 horas (dose máxima diária de 40 mg). Atenção: devido às propriedades farmacocinéticas e à alta variabilidade entre pacientes na absorção, no metabolismo e na potência analgésica, recomenda-se parcimônia no ajuste de doses e abordagem individualizada na prescrição |
Oral |
Meia vida longa e imprevisível Evitar uso concomitante com benzodiazepínicos ou outros depressores do SNC |
| Morfina |
Morfina de ação curta - comprimidos, solução oral e gotas: Adultos: dose inicial de 10 mg de 4/4 horas Morfina de ação curta – ampolas: a conversão de dose oral para parenteral deve considerar a proporção 1:3 (venosa-oral) Morfina de ação lenta - prolongada – cápsulas: Deve-se estabelecer a dose analgésica com morfina de ação rápida e, após, introduzir a morfina de liberação prolongada. Dose inicial de 30 - 100 mg a cada 8-12 horas |
Oral Endovenoso |
Não há “dose limite” diária para o uso (a dose máxima é limitada pela ocorrência de efeitos adversos de difícil controle) Se vômitos, alternar antieméticos e neurolépticos Depressão respiratória em altas doses Antagonizada por: Naloxona/Narcan EV SNC – Sedação, tonturas, alucinações e hipotensão postural Avaliar constipação, se necessário associar laxativos Comprimido 30 mg: Após partido, válido por 76 horas Não triturar o comprimido, nem usar sonda |
GI: gastrointestinal; MAO: monoamina oxidase; THB: transtorno do humor bipolar; AST/TGO: aspartato aminotransferase/ transaminase glutâmica oxalacética; ALT/TGP: alanina aminotransferase/transaminase glutâmica pirúvica; SNC: sistema nervoso central; EV: endovenosa.
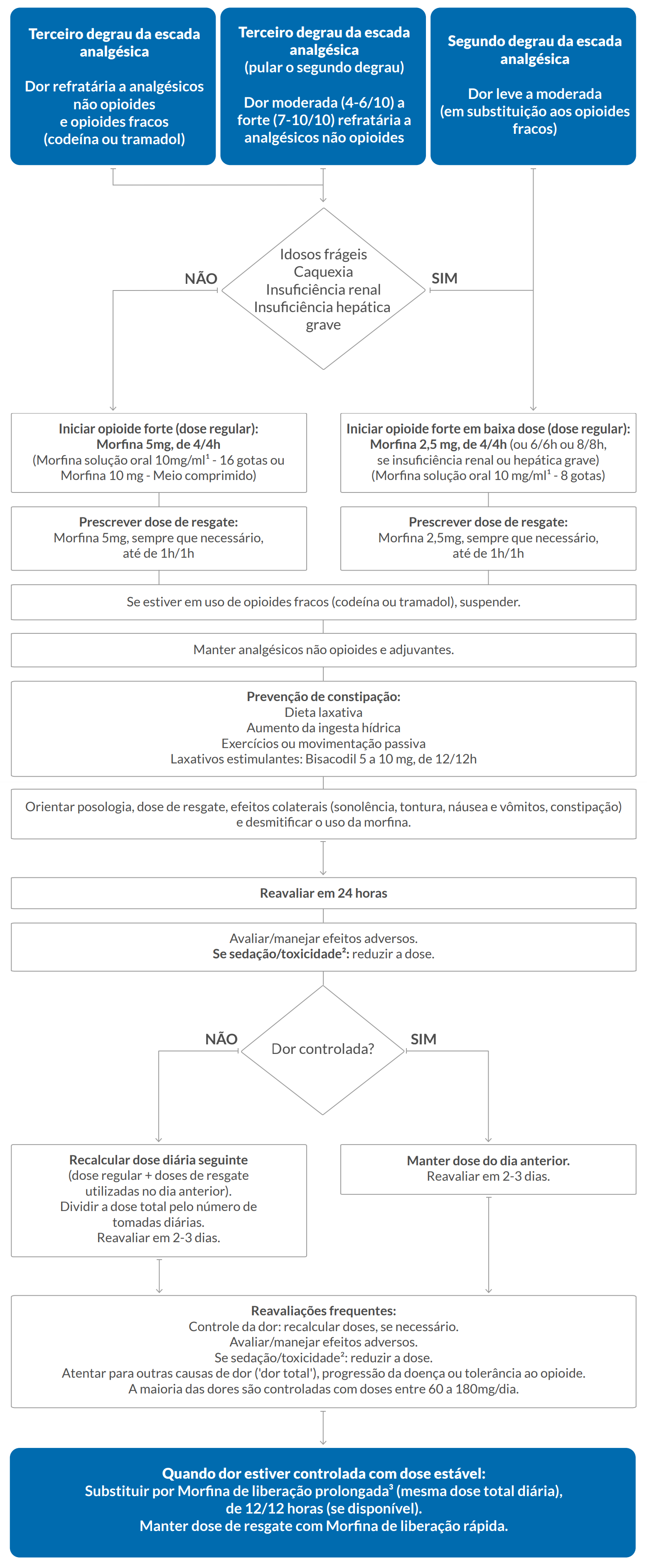
¹ O número de gotas por mL deve ser conferido na bula do medicamento dispensado, pois pode haver variações entre fabricantes.
² Delirium, sonolência profunda, depressão respiratória.
³ Nunca triturar nem usar em sonda.
Fonte: TelessaúdeRS, 2019.
Uma abordagem clara ao paciente e familiares sobre o alívio dos sintomas refratários no final da vida, utilizando o recurso de sedação, é de extrema importância. Nenhum paciente deve passar pelo processo sem o adequado alívio de seus sintomas.
Sedação terminal: Opção terapêutica quando outras estratégias falharam em aliviar adequadamente o sofrimento.
Processo contínuo de cuidados
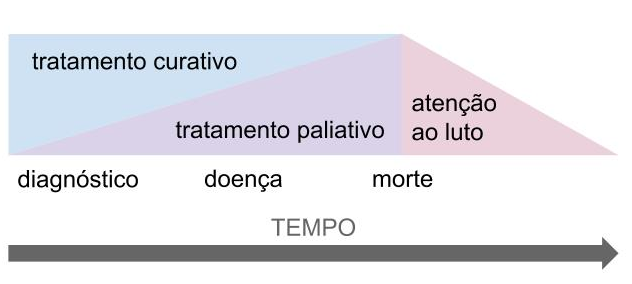
No diagnóstico de câncer avançado, o tratamento é prioritário. À medida que a doença avança, os cuidados paliativos ganham preferência gradualmente. A atenção ao luto com a família deve ser parte do processo de cuidados, mesmo após a morte.